Vorschläge aus der Wissenschaft - Drei Ideen, um die Pandemie besser in den Griff zu kriegen
Viele sind mürbe vom Lockdown. Doch nun beginnen die Fallzahlen wieder zu steigen. Wissenschaftlerinnen und Wissenschaftler diskutieren Ideen, die bei der Bekämpfung der Pandemie helfen könnten. Von Haluka Maier-Borst
Ein Jahr mit dem Virus. Ein Jahr ohne Normalität, und dafür mit vielen unbequemen Wahrheiten. Sei es, dass nach einem vergleichsweise ruhigen Sommer doch die zweiten Welle aufkam. Oder der Umstand, dass Forscherinnen und Forscher zwar gleich mehrere Impfstoffe im Rekordtempo entwickelt haben – aber diese nur schleppend verimpft werden. Oder eben auch das Aufkommen von neuen Virusvarianten, die ansteckender, tödlicher oder gar immun gegen Impfstoffe sind.
Doch es gibt auch gute Nachrichten. Wissenschaftler und Wissenschaftlerinnen diskutieren aktuell eine Vielzahl an Ideen, um der Pandemie mehr entgegenzusetzen. Drei davon stellt rbb|24 hier im Vorfeld der Ministerpräsidentenkonferenz vor:
IDEE 1: Mehr gefährdete Menschen zumindest mit einer Erstimpfung versorgen
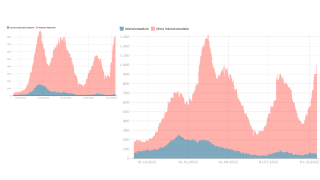
Nur rund fünf Prozent aller Deutschen wurde bisher geimpft. Zu wenige für eine Herdenimmunität und zu wenige um viele Tote zu verhindern.
Eine Gruppe von Forscherinnen und Forschern um Ben Maier von der Humboldt-Universität Berlin hat darum errechnet, was passieren würde, wenn man die Impfstrategie in Deutschland anpasst. Anstatt Dosen von Biontech-Pfizer und Moderna für die Zweitimpfung zu lagern, würde man demnach erst einmal schauen, möglichst viele gefährdete Menschen mit einer ersten Dosis zu versorgen und dafür in Kauf nehmen, die zweite Dosis den Menschen erst später zu geben, als es bisher vorgesehen ist.
"Vereinfacht gesagt: Jede Dosis, die rumliegt, kann nicht helfen", sagt Maier: "Es kann laut unserer Studie durchaus Sinn machen, mehr Leute früh mit einem Teilschutz zu versorgen, als weniger Menschen mit einem vollen Schutz."
Laut der vorveröffentlichten Studie [arxiv.org] wäre der Effekt des Strategiewechsel besonders groß, wenn die Inzidenzzahlen zum Sommer hin steigen und man die zweite Dosis anstatt mit drei mit vier Wochen Abstand nach zwölf Wochen verabreicht. Maier und seine Kollegen gehen für diesen Fall davon aus, dass eine Änderung bei der Impfstrategie eine vier- bis fünfstellige Zahl an Toten verhindern könnte.
Ab wann weicht man von der bisherigen Strategie ab?
Peter Klimek von der medizinischen Universität Wien, der ebenfalls epidemiologischer Modellierer ist, aber nicht an der Studie beteiligt war, findet die Ergebnisse spannend. Er sieht aber auch einiges kritisch: "Die Logik, mehr Leute zumindest einmal zu impfen, ist stimmig. Ob man allerdings so einfach die Bevölkerungsgruppen einteilen kann, wie bei der Studie, die im Grunde sagt, dass Leute unter 65 tendenziell ein niedriges Risiko haben, das würde ich eher als schwierig ansehen." Dafür gebe es auch bei den 40- bis 60-jährigen Erkrankten eine zu hohe Quote an Krankenhausaufenthalten.
Klimek findet es zudem wichtig, zu diskutieren, ab wann man vom bisherigen Vorgehen abweicht. Wenn man eine hohe Inzidenz habe wie in Großbritannien, dann mache es Sinn, abzuweichen. Ähnliche Empfehlungen gebe es auch in Österreich. "Aber ich finde, man sollte es nicht umdrehen und sagen 'Weil wir die Inzidenzen und Todeszahlen niedrig halten wollen, erhöhen wir den Abstand zwischen Impfungen und versuchen, mehr mit einem Teilschutz zu versorgen'", sagt er. Am Ende sei immer noch die effektivste Strategie, um Tote zu verhindern, die Fallzahlen niedrig zu halten.
Auswirkungen bei verspäteten zweiten Dosen von mRNA-Imfpstoffen ungewiss
Auch der Impfstoffforscher Carlos Guzmán vom Helmholtz-Zentrum für Infektionsforschung in Braunschweig ist vorsichtig beim Vorschlag, die Impfstrategie anzupassen. Er weist daraufhin, dass bei der Verlängerung der Dauer zwischen zwei Impfungen einiges noch ungewiss ist: "Bei Vektor-Impfstoffen wie dem von Astrazeneca wissen wir relativ gut, was passiert, wenn wir die zweite Dosis deutlich später verabreichen. Bei mRNA-Impfstoffen dagegen wissen wir das nicht so genau. Also auch nicht, ob durch eine deutlich verspätete zweite Dosis weniger Antikörper produziert werden, ihre Zahl früher abnimmt und auch wie das Immunsystem als Ganzes darauf reagiert." Allerdings würden aktuell Studien durchgeführt, um dies zu klären.
Abgesehen von diesen Fragen zur Immunantwort gibt Guzmán zudem zu Bedenken, dass offen ist, wie gut bei einer Veränderung der Zeitabstände zwischen den Impfungen durch den Impfstoff Ansteckungen verhindert werden. Oder auch, ob die Wahrscheinlichkeit dadurch erhöht wird, dass es zu Virusvarianten kommt, die immun sind gegen die bisherigen Impfstoffe. "Das sind alles Problemstellungen, die miteinander verknüpft sind und je nach Impfstoff sich unterscheiden können. Entsprechend muss man sich gut überlegen, welche Konsequenzen eine veränderte Impfstrategie hat, so wie sie in der Studie diskutiert wird", sagt er.
Änderung der Impfstrategie würde wohl auf Akzeptanz treffen
Und tatsächlich wäre eine Änderung der Impfstrategie ein Stück weit eine Wette. Wird das Virus am Ende eher zu einer Mutation gezwungen, wenn mehr Menschen einen Teilschutz haben? Oder wenn nur wenige Menschen einen vollen Schutz haben und andersrum sich das Virus ungestört bei deutlich mehr Menschen ausbreiten kann?
"Das können wir am Ende nicht beantworten und insofern ist die Kritik valide", sagt Maier. Aus diesem Grund haben er und sein Team sich auch angeschaut, was passieren würde, wenn man den Abstand zwischen den Impfungen nicht auf zwölf aber auf sechs Wochen streckt – so weit wie es die Zulassung derzeit noch erlaubt. Auch in diesem Fall würden zumindest noch etwas mehr als halb so viele Tote verhindert werden wie bei der Zwölf-Wochen-Strategie.
Zudem verweist Maier darauf, dass man gemeinsam mit Cornelia Betsch von der Universität Erfurt in einer repräsentativen Umfrage erörtert habe, inwieweit ein solcher Strategiewechsel zu einem Einbruch der Akzeptanz für die Impfung führen würde. Das Ergebnis: wohl kaum.
"Wir reden von etwa fünf Prozent weniger Menschen, die sich impfen lassen würden. Damit aber der Effekt des Strategiewechsels verpufft, müssten weit mehr als zehn Prozent sich gegen die Impfung entscheiden, die aber bei der bisherigen Reihenfolge sich impfen lassen würden", sagt Maier. Eine Entscheidungsempfehlung für Politikerinnen und Politiker will er darum nicht abgeben. Aber es sei wichtig, sich klar zu machen, wie viele Leben man auch schon mit ein bisschen mehr Flexibilität bei den Zeitabständen retten könne.
IDEE 2: Lehrerinnen und Lehrer besonders testen und schützen
Die Schulen sind wieder offen – wenn auch nur zunächst für die erste bis dritte Klasse. Allerdings will Berlin schnell weitergehen. Ab kommenden Dienstag will man nun alle Grundschüler wieder im Unterricht haben. Aus der Sicht der Medizinerin Simone Scheithauer ist insbesondere wichtig, dass das in Form des Wechselunterrichts geschieht: "Die Gruppengrößen spielen gleich in zweifacher Hinsicht eine Rolle. Wenn sie kleiner sind, ermöglichen wir zum einen mehr Abstand zwischen den Schülern und erschweren die Übertragung. Zum anderen ist damit auch die Zahl der Menschen, die die gleiche Luft einatmen und sich anstecken können, geringer."
Gleichzeitig plädiert sie aber dafür, eine Strategie des intelligenten Testens umzusetzen. Das könne entweder heißen, dass man mit sogenannten gepoolten Tests arbeite, bei denen alle Proben einer Klasse in einem Rutsch ausgewertet werden. So ließe sich schneller rausfinden, ob es überhaupt einen Fall gäbe. "Im Idealfall erkennen wir so frühzeitig Infektionen und können dann über gezielte Methoden auch verhindern, dass gleich die ganze Klasse in Quarantäne muss", sagt sie. Oder man teste vor allem die Lehrer regelmäßig und nutze sie quasi als Indikator für Infektionen in der Klasse.
Die beiden Physiker Eberhard Bodenschatz und Mohsen Bagheri vom Max-Planck-Institut für Dynamik und Selbstorganisation in Göttingen unterstützen die Idee vor allem auf das Lehrpersonal zu schauen: "Der Lehrer oder die Lehrerin stellt das größte Risiko dar und trägt auch das größte Risiko. Sie haben nämlich das größte Lungenvolumen und atmen also potenziell mehr Viren ein und aus", sagt Bagheri. Entsprechend sei es durchaus nachvollziehbar, diese besonders früh zu impfen.
Vollkommen risikofrei geht es nicht
Gemeinsam mit Scheithauer haben Bagheri und Bodenschatz einen Simulator für das Ansteckungsrisiko in Schulen und anderen geschlossenen Räumen programmiert: die Heads-App [mpg.de]. Darauf basierend sagt Bodenschatz: "Stosslüften hilft schon viel und das muss eben nicht lange sein, denn der Verdünnungseffekt ist vor allem in den ersten Minuten am größten."
Mohsen weist außerdem darauf hin, dass wo es geht, die Kinder Masken tragen sollten. Was ihm nämlich am meisten Sorgen mache, seien "kurze Situationen, in denen Schüler sich direkt anatmen. Auf dem Weg in die Pause zum Beispiel."
Scheithauer sagt aber auch, dass man klar kommunizieren müsse, dass die Schulöffnungen nicht risikofrei möglich sind. Man werde nicht jede Infektion verhindern können. Das müsse man aber in Kauf nehmen, weil Schule in so vielen anderen Belangen für die Kinder wichtig sei und die Kollateralschäden durch die langen Schließungen immens. "Was wir aber verhindern müssen, das sind eben ganze Infektionscluster, die dann auch noch in die Familien getragen werden", sagt sie.
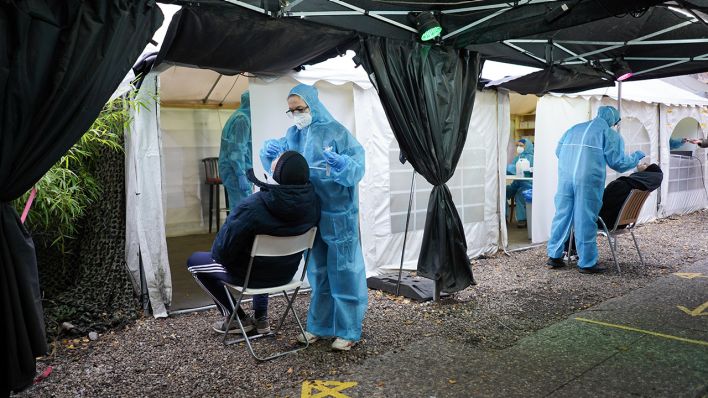
IDEE 3: Schnelle Tests für alle ist ein Anfang – doch das allein reicht nicht
Eigentlich wollte Gesundheitsminister Jens Spahn (CDU) schon ab Montag in großem Maße Schnelltests zur Verfügung stellen. Als dies scheiterte, kritisierten ihn viele scharf, unter anderem Berlins Regierender Bürgermeister Michael Müller (SPD). Derweil ist man in Österreich schon weiter. Dort hat man die Zahl der Tests von rund 50.000 im Januar auf ungefähr 250.000 erhöht. Die Idee dahinter: Mehr Tests sollten es ermöglichen, besser das Geschehen zu verfolgen und auch früher Infektionsketten zu unterbrechen. Doch das ist tatsächlich nicht einfach, wie Peter Klimek von der medizinischen Universität Wien erklärt.
"Natürlich sind mehr Tests besser, aber selbst die 250.000 sind immer noch ein Faktor fünf bis zehn zu wenig, um für sich allein genommen einen Unterschied zu machen", sagt er. Hinzu komme außerdem, dass die sogenannte britische Variante B.1.1.7 gewisse Eigenschaften mitbringt, die wohl das Testen erschwere. "Es gibt erste Anzeichen, dass weniger Viren ausreichen, um einen anzustecken. Sprich: Selbst wenn der Test negativ ausfällt, ist es bei B.1.1.7 wahrscheinlicher als bei der vorangegangenen Variante, dass jemand eine andere Person ansteckt", sagt er.
Diese Veränderung ist wichtig, denn noch vor einigen Monaten schätzte beispielsweise der amerikanische Epidemiologe Michael Mina von der Harvard University [harvard.edu], dass man mit zwei Tests pro Woche für die Hälfte der Bevölkerung recht effizient das Virus eindämmen könne. Doch diese Berechnung war eben basierend auf dem Wildtyp von Sars-CoV-2.
Es sei deshalb wichtig zu kommunizieren, was Tests können und was nicht. "Man muss den Leuten klar sagen, nur weil dein Ergebnis negativ ist, heißt das nicht, du musst dich nicht mehr sorgen" sagt Klimek. Am Ende könne darum ein Mehr an Tests nur ein Baustein sein, um die Lage zu verbessern - neben einer größeren Anzahl an Geimpften und den bisherigen Maßnahmen.
Sendung: Inforadio, Nachrichten 17 Uhr